ICU仪器多,操作多,病种繁杂,这使得我一直不敢掉以轻心,长久以来以一个新手的态度去面对每一件事,这样或许不会思维固化,被一些旧的“习惯”所桎梏;同时又需要长久的熟悉,达到一个老练的手法去做每一件事。
以前还在为留置动脉导管和拔除动脉导管在微信群聊里津津乐道时,这一次要面对的是拔除中心静脉导管(CVC),突然脑海里回想起这么一句话“护士能干了医生就懒了,医生勤快了护士就退步了”。
关于CVC拔管略感紧张,大抵是源于置管的复杂性、置管的长度和深度以及面临拔管过程中出现的一系列并发症,我们也称其为中心静脉导管拔除窘迫综合征。
中心静脉导管拔管窘迫综合征
主要临床表现为高血压,心动过速,低氧血症,面部潮红,部分患者出现机体无力,偏瘫,甚至全瘫,有时也会诱发癫痫,严重时患者出现血压下降,面色苍白等休克症状,甚至导致死亡。
这些并发症虽少见,但其主要累及心、肺及中枢神经系统,病死率也极高,如处理得当可以有效预防该并发症的发生,这就需要我们在拔管过程中也要循规蹈矩,按照流程和标准一点点的来。
中心静脉导管拔管
当我接到这个计划性拔管(即将转科,转入普通病房)的通知时,事先已经对拔管指引和标准熟读直至关键要点铭记于心。
关于消毒,严格按照无菌原则操作。
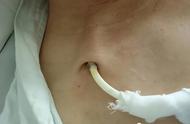
贴膜撕掉后严格按照无菌原则开换药包,消毒方法:三遍,顺时针、逆时针、顺时针,面积大于10cm*10cm即可,额外需要消毒的还有导管本身,给拔管营造一个充分有效的无菌环境,尽可能避免感染的发生。
体位选择,把他当做一个重点去理解。
在已有的病例报道中,空气栓塞是导致CVC拔管综合征发生的因素之一,可发生在置管、带管和拔管的每一个环节。拔除CVC时,体位十分重要,如果患者取站立位或者坐位时,中心静脉压降低,容易使得空气进入血液系统,进而发生空气栓塞。所以拔管时应将导管出口部分置于低于患者心脏水平。
①拔管前夹闭开关,可有效防止由于心脏的舒张而将空气吸入心脏;
②拔管时宜将病人置于头低足高位或仰卧位,主要目的是使中心静脉压升高,高于大气压,从而有利于阻止空气被吸入静脉。
导管拔除,一气呵成不卡顿。
临床中大多数管道的拔除都要尽可能的一气呵成,减少患者的痛苦,也避免管道发生离断,残端残留在体内,造成一个严重的不良事件。(经过评估有必要的还需要行 B 超检查,防止导管形成栓子,拔管刺激使得血栓脱落,进而发生栓塞。)
拔管时嘱清醒患者屏气后保持住,在拔除导管的最后部分时进行Valsalva操作(深吸气后屏气,再用力做呼气动作),或在患者呼气末屏气状态下拔除。经双人核对导管完整无误后方可丢弃,如有需要按照无菌操作原则留取尖端培养。
按压手法,这里采用手指按压。
选择手法依部位适当应用,按压方式以操作者左手食指贴于皮肤进针点,中指、无名指沿血管走形按压,保证有足够的按压面积,使得穿刺点和血管同时受压,且必须专人操作,禁止患者自己或者家属按压,全程避免发生空气栓塞;拔除后用手指或无菌纱布块按压直至不出血,过程中避免不停地打开观察,这样起不到按压效果,易造成出血的危险;凝血功能异常的患者,酌情延长按压时间。
敷料贴膜的选择,便于观察,预防空气栓塞。
按压止血之后应以无菌纱块覆盖,无菌密闭性透明贴膜外贴(标记好时间,一般于24小时后揭除),便于观察。
不采用单纯的纱布(棉球)覆盖,普通医用胶布的黏贴,是因为非密闭敷料容易使空气通过敷料孔隙进入静脉系统从而造成空气栓塞;也避免患者出现咳嗽,打喷嚏等情况,胸腔压力变化,从而使得空气通过穿刺点进入静脉系统,诱发空气栓塞。
拔管后的整理和观察,保证方便、直接。
前边提到的体位这个时候可以恢复,切记要在贴贴膜之后再恢复,否则关于体位的准备工作就白费功夫了;适当暴露穿刺点,避免出血未能及时发现,同时注意保护患者隐私;拔管后患者需要静卧30 ~ 60 min,不宜立即行体位改变,如改变体位,则有发生体位性低血压的可能(尤其是普通病房的患者)。
很高兴能以一个连贯的口述方式和大家分享我第一次拔除CVC的经验和体会。关于拔管的风险不要第一印象局限在出血风险上,希望在临床工作中能够有意识且重视这种综合征所产生的严重后果,最大限度的降低其发生的可能,最终保障患者安全。
参考文献:临床静脉导管维护操作专家共识,中华护理学会.