图3 人体产热和散热过程
温度感受器对温度的感知是整个温度调节的启动过程。人体的温度效应器分布广泛,在周围神经系统中最主要的当为皮肤,其他还包括黏膜和内脏等外周组织的游离神经末梢中,包括冷感受器(Ad纤维)和热感受器(C纤维)。此外,在中枢神经系统中尚存对温度变化敏感的神经元(热敏和冷敏神经元),即中枢温度感受器,主要分布于下丘脑、脑干网状结构和脊髓等结构中;其中,视前区-下丘脑前部(PO/AH)以热敏神经元居多,脑干网状结构和下丘脑弓状核以冷敏神经元居多。
作为体温调节中枢,以下丘脑PO/AH为主的多个神经系统结构参与决策温度处理。PO/AH不仅介绍感受器的信号传入,也接受致热源、5-羟色胺、去甲肾上腺素和多种肽类物质的刺激,参与体温调定点的设定。
除神经系统调节下的体温变化外,机体还可根据环境温热带来的舒适感进一步采取体温调节行为,如增减衣物、寻找荫蔽等自主行为。
温度的测量与监控
体温是人体生理病理状态强烈的提示征象,体温调节点不变而体温升高为发热(fever),体温调节点改变引起的体温过高或过低分贝称为体温过高(hyerthermia)和体温过低(hypothermia)。如发热是感染常见的临床表现;而低温过低可能出现在脓毒血症患者中,并且作为其预后不佳的征象;室内体温过低可出现在麻醉复苏后、早产儿和体弱的老年人中,而当暴露于室外寒冷环境(如雪崩事故、浸于冷水中、高山环境等)时也有可能出现意外低体温,当体核温度<28℃时心脏骤停风险升高。因此,体核温度的测量对于疾病的预测与评估十分关键。但测量方式与测量部位的选择、混杂因素的控制是体温监测可靠性和准确性的重要考核依据,如何选择最佳测量手段?
1. 体壳温度和体核温度的检测
(1)体壳温度
皮肤温度常别作为体壳温度,皮肤温度检测是一类非侵入性的简便的体温检测方式,在临床广泛应用。其检测技术包括接触式传感器测温法(通过在皮肤表面粘贴热敏电阻或热电偶传感器)以及非接触式红外温度计(通过红外探测器检测能量并将其转换为温度显示)。
(2)体核温度
目前关于体核温度的标准存在争议,主要由于作为体核温度的标准部位仍不明确。若将人体体温调节中心——下丘脑温度作为体核温度标准,因下丘脑为大脑半球深部中心体积较小的一部分灰质结构,直接温度测量可行性欠佳,但因脑组织位于颅骨内,不受环境影响,动脉血流匀速快速对脑组织进行灌注,动脉血温度和大脑温度具有可比性。
在实际操作中,直肠、食道、肺动脉、膀胱、大脑、舌下常为用于检测,研究还可将消化道(放射性药物遥测)用于体核温度检测(表1)。而鼓膜(通过外耳道)和颞动脉覆盖区皮肤的温度检测可作为替代指标,其相关研究见表2。通过不同研究发现,正常人体核心温度约为36.9℃左右。
表1 健康成人不同部位体核温度研究汇总

表2 住院患者“体核”部位与“替代”部位(灰色区域)温度的相互关系

注:表格中的数值为参考点(左列)减去比较点(顶行)的差值,负值表示参考点低于比较点。
2. 体温检测设备
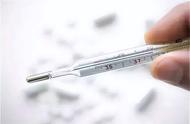
(1)数字体温仪(Digital thermometers)
传统的水银体温计因潜在的危险性逐渐被临床淘汰,取而代之的是数字温度仪。目前临床最为常用的手持式数字温度仪(电阻温度检测器,常用铂作为电阻金属,可用于校准热敏电阻和热电偶),而在重症监护室或麻醉室等特殊区域还有特殊的可通过探针将传感器(热敏电阻和热电偶)置于患者体内(食道、肺动脉、脑室、脑白质等部位)的设备,在检测患者体温的同时还可同时输出多个参数(如压力、氧含量等),便于对患者的病情进行更进一步的详细监测(图4)。

图4 严重创伤性脑损伤(TBI)患者接受有创脑内多参数监测
(Tti=深部白质温度,TbrV=脑室温度,Trec=直肠温度,pO2-ti=脑组织氧分压);Tti、TbrV和Trec曲线表明在受伤后190小时内大脑和其他体核部位温度存在对应关系,也说明直肠温度可作为替代检测指标;该患者pO2较低,考虑脑组织缺氧,但其变化模式与Tti、TbrV和Trec类似。
(2) 红外温度仪(Infrared thermometry)
红外温度仪目前已在医学上广泛使用,其基本原理是通过探测器接收人体在电磁光谱红外区域内发出的辐射。红外光(Infrared radiation,IR)位于可见光(visible spectrum,波长约为0.4-0.7 mm)和微波(microwave)之间,不可被肉眼识别,但可通过部分特殊仪器如夜视镜等检测到红外线,即物体散发出的热能(辐射)。任何高于绝对零度(-273.15℃或0°K)的物体均可产生红外辐射,均可被检测到。医院常用的红外温度仪可检测8-14毫米之间的波长。