图5 光谱
(最左端波长最短、频率最高、能量最高,为γ射线;最右端为长波)
(3)热成像仪(Thermography)
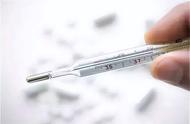
红外温度仪可作为温度计为临床医生提供温度值,而红外热成像技术(或数字红外热成像)可通过一种特殊类型的配备热(辐射)能量传感器的照相机,将能量显示为由像素组成的图像。其像素分辨率因装置而不同,最高为640*480至1280*1024像素。图像越热,相机屏幕上显示的颜色就越亮(图6)。

图6 热成像仪照片
成年男性暴露于寒冷(A: 14°C)和温暖(B: 22°C)条件下双手血管充盈情况及温度变化。
热成像仪无辐射,不会发出任何已知会对细胞造成伤害的电离辐射,且非接触式,较为安全,在医学上用于观察皮肤表面的温度分布,监视疾病或损伤对其产生的血流和代谢变化。但红外热成像按技术仅能探测皮肤表面温度,对于体核温度检测仍存在局限性。
在现实生活中,红外热成像技术因其可通过皮肤表面非接触式广泛温度评估,可发热和感染的筛查。在非典、埃博拉、甲流等全球大流行的背景下,许多国家在边境出入境检查时便采用了红外热成像技术。其检测的主要目标为额头,但有研究发现内眼角(眼眶内侧、鼻子之间的区域)温度最高(图7)。据报道显示,红外热成像技术对发热检测的灵敏性为50-70%,特异性为63-81%,阳性预测值为37–68%,部分游客可服用退烧药使体温暂时下降,因此常需结合鼓膜温度测量、旅客自我健康报道等综合评估。

图7 健康者面部红外热成像可见内眼角区温度
色温位于图像右侧,灰色区域温度最高。右(R)内眦最大值是35.5℃,左(L)最大值是35.2℃。
此外,热成像技术还可用于手术部位感染的筛查,指导抗生素的使用;部分研究认为该技术还可用于乳腺癌的诊断。
(4)磁共振波谱(MRS)和磁共振成像(MRI)测温技术
MRS和MRI最早被用于神经系统疾病如卒中等的检查,而对于体温的检测目前也被认为是一项新技术。MRS基于目标器官内水和参考质子共振之间的质子(1H)化学位移差的方法获得绝对温度值(℃)。在健康人群和患者中,N-乙酰天门冬氨酸(NAA)在大脑中含量丰富,可在生理温度范围内以2.01 ppm频率共振,被认为是稳定理想的参照物;水的化学位移几乎与温度成线性关系,1H水共振出现在4.7 ppm,水分子共振之间的信号差可用校准曲线转换为温度(图8)。

图8 人大脑绝对温度测量技术原理图
在1.5T或3.0T MRS和MRI中选择轴位T2加权图像对给定位置的单体素质子(1H MRS)(四个黑框)进行分析。水(对温度敏感)的波峰值为4.7 ppm,而化学参考物NAA的波峰值为2.0 ppm。对光谱采用线性拟合(LF)方法进行分析,校正两个波峰之间的化学位移差,得到绝对温度(°C)。
MRS和MRI可从器官内不同部位的单个体素中获得,也可以通过器官不同层面的温度图获得。这种方法参照多种内源性代谢物与水的质子(1H)化学位移来探测绝对内部温度(点值),克服了局灶性温度测量的局限性。该法在医学实用中具有潜力,但值得注意的是,需将测得的频移与可靠的参照物相关联,才能得到精确的温度值。
总结
通过对人体温度分布模式,我们将其分为体壳和体核温度,由此也出现了不同的检测方式。结合目前各类研究,人体正常温度的绝对值仍不清楚,但36.9℃似乎是正常成人的平均体温(体核温度)。随着技术的进步,各种先进的体温剂量技术不断被提出,其适用场景、准确性是我们重点需要关注的问题。在实际工作中,收到外界环境、组织器官分布温度差异、病理生理状态等多种因素影响,体温的准确检测仍具有挑战性。反复多次、多部位测量或许是提高准确性的有效方式。
参考文献:
[1] Chen Wenxi,Thermometry and interpretation of body temperature.[J] .Biomed Eng Lett, 2019, 9: 3-17.
[2] Słomko J, Zalewski P. The circadian rhythm of core body temperature (part I): the use of modern telemetry systems to monitor core body temperature variability[J]. Polish Hyperbaric Research, 2016, 55(2): 79-83.
[3] Charmaine, Childs. Body temperature and clinical thermometry.[J]. Handbook of clinical neurology, 2018.
[4] Morrison S F, Nakamura K. Central mechanisms for thermoregulation[J]. Annual review of physiology, 2019, 81: 285-308.
[5] Grodzinsky E, Levander M S. Thermoregulation of the Human Body[M]//Understanding Fever and Body Temperature. Palgrave Macmillan, Cham, 2020: 49-65.