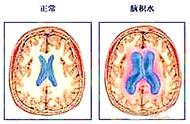
图 2. 脑积水(上图)与脑萎缩(下图)的 MRI 冠状位比较,显示脑积水侧脑室顶部夹角缩小,为锐角,而脑萎缩为钝角。图中黄色圆圈及箭头同时显示了脑积水与脑萎缩脑沟增宽的部位不同,前者额叶脑沟变浅,而侧裂池增宽明显,后者各部位脑沟、脑池均有增宽。
需注明的是,该测量需在冠状位扫描图像中进行,测量层面为通过后联合的层面。

图3. Evan’s 指数。图中蓝色线段表示侧脑室前角的最大宽度,绿色线段表示该层面颅内最大宽度。

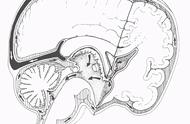
图 4. 脑积水(左)与脑萎缩(右)MRI 比较,显示脑积水第三脑室前后壁上抬,而脑萎缩无此特征。
观察脑沟脑池形态
脑积水者可有脑沟变浅,部分亦可形成特有的「蛛网膜下腔不成比例扩大的脑积水」(DESH)——即侧裂池以上及中线两侧脑沟及蛛网膜下腔变窄,多见于额叶后部及顶叶,与之形成鲜明对照的是侧裂池、大脑凸面下部(侧裂池以下)及腹侧脑沟脑池增宽(见图 2)。部分患者不显示「 DESH」 征。
而脑萎缩时脑沟、脑池往往增宽,且以脑组织丰富处(额颞叶)较为明显。
使用脑脊液放液试验辅助诊断
通过腰椎穿刺释放一定量的脑脊液后观察临床症状有无改善的一种方法,是辅助诊断原发性 NPH 的有效方法之一。
脑脊液放液试验分为单次腰穿放液试验及持续腰大池放液试验。
单次腰穿放液试验推荐每次释放脑脊液 30~50 mL,脑脊液释放不足以达到以上标准时则腰椎穿刺终压 0 为终止点。在放液前后分别进行以上相关的临床评估(主要包括步态、认知方面评估)。需再试验 8 h、24 h 内至少评估 1 次,若阴性,应在 72 h 之内复测。
持续腰大池放液试验建议释放脑脊液的量为 150~200 mL/d, 连续引流 72 h。由于会存在假阴性结果,对于首次引流测试后症状无改善的患者,如果其临床症状呈进行性加重则有必要重复脑脊液引流测试。放液试验的复查,至少在 1 周后进行。
明确诊断标准
2016 年发布的《中国特发性正常压力脑积水诊治专家共识》诊断标准中分为三个诊断级别。
临床可疑:
成人缓慢起病并逐渐加重,症状可波动性加重或缓解;临床上有典型步态障碍、认知功能障碍和尿失禁三联征表现中的至少 1 种症状;
影像学显示脑室增大( Evan's 指数 >0.3) ,并且无其他引起脑室增大的病因存在;脑室周围可有(或)无低密度(CT)或高信号(MRI 的 T2 加权像)征象;冠状位影像显示「DESH」征;
腰椎穿刺(侧卧位)或脑室内 ICP 监测证实 ICP ≤ 200 mmH2O,脑脊液常规和生化检查正常;
临床、影像学和生化学检查排除可能引起上述临床表现的其他神经系统和非神经系统疾患存在。部分患者同时伴有帕金森病、阿尔茨海默病和缺血性脑血管病存在。
临床诊断:(1)符合临床可疑 iNPH 的诊断标准;(2)同时符合下列标准之一者:①脑脊液放液试验测试后症状改善(见本共识评估方法一部分内容);②脑脊液持续引流测试后症状改善。
临床确诊:临床可疑或者临床诊断患者,经过脑脊液分流手术外科干预后疗效明显改善的患者为确诊。
一旦诊断为 iNPH,经充分评估符合临床诊断,可尽早手术治疗。
(二)麻痹性痴呆(神经梅毒)
神经梅毒是苍白密螺旋体感染人体出现大脑、脑膜或脊髓损害的一组临床综合征,大多数患者经对因治疗可停止病程或改善症状。神经梅毒临床表现形式多种多样,少数情况下可以麻痹性痴呆为主要表现,若未考虑到该病,可能将其误认为是其他类型痴呆。
临床鉴别可从以下几方面进行:
临床表现
麻痹性痴呆除痴呆症状外,还有神经麻痹症状,如视神经萎缩、阿-罗瞳孔(瞳孔对光反射消失,辐辏、调节反射正常,图 5)、构音不良、锥体束征、共济失调或癫痫等;且痴呆症状早期常见为记忆力丧失、判断力减退与情绪不稳,精神障碍表现突出;后期进展到麻痹状态时可出现智能全面衰退。

图 5. 阿罗瞳孔,上图显示双眼辐辏反射正常,下图显示双眼对光反射迟钝,右眼为著。
血清与脑脊液梅毒检测
临床神经梅毒的外周血清学检测主要包括特异性梅毒螺旋体试验:TPPA,FTA-ABS,TP-ELISA,以及非特异性梅毒螺旋体试验:RPR,TRUST 和 VDRL。血清学检查异常不一定是神经梅毒,需进一步行脑脊液检查。
神经梅毒脑脊液白细胞计数增多,但多在 100 ×10^6 /L 以下,蛋白轻度增高。
神经梅毒的脑脊液特异性检测主要依靠 VDRL 试验(特异度高,灵敏度低),FTA-ABS(灵敏度高,特异度低)可在必要时考虑检测。因此解读时需要同时结合临床与其他检查:
若患者脑脊液 VDRL( ),有神经梅毒症状及体征,排除血液污染后,诊断神经梅毒;
若患者脑脊液 VDRL(-),有神经梅毒症状和体征,且血清学检查异常、脑脊液细胞或蛋白测定异常,诊断神经梅毒;
若患者脑脊液 FTA-ABS(-),无神经梅毒症状及体征,不应考虑神经梅毒。
影像学检查
神经梅毒的影像学表现各异。脑实质型神经梅毒影像学可见多发性大小不一的病灶,CT 低密度,MRI 显示 T2WI 高信号。脑血管性神经梅毒可见脑膜血管增多,大动脉弥漫性狭窄,可呈串珠样改变。晚期可伴有脑萎缩、脑沟增宽等。麻痹性痴呆患者可表现为多发性病灶,也可有类似于边缘叶脑炎的表现(图 6),但多伴有脑萎缩。