病理:右上叶前、后段原位粘液腺癌,浸润不除外;免疫组化:CK7( ) 、TTF-1(-)、Napsin A (-)、P63(-)、TS ( )、CK5/6(-)、P53少数细胞( )、CgA (-)、CD56(-)、CEA(-)、P16(-)、Ki67( )30%。进一步进行基因突变检测:未检测到EGFR、ALK、ROS1、KRAS、BRAF、HER-2、NRAS、RET、PI3KCA基因突变。全身排查:颅脑CT、上腹部CT、颈部及锁骨上窝淋巴结超声、全身骨显像未见异常。
该患者最终诊断为:肺恶性肿瘤(粘液腺癌,cT4N0M1a Ⅳa期),伴双侧肺内转移。最终,该例患者放弃治疗,自动出院。

结合这1病例分析原发性肺粘液腺癌(Primary pulmonary mucinous adenocarcinoma,PPMA):
原发性肺粘液腺癌是一组产生粘蛋白的罕见肺腺癌亚型,常表现为慢性咳嗽、咳痰,胸闷、气短、发热、咯血以及胸痛等。PPMA影像学缺乏特异性,大多表现为肺内的结节影、团块影和斑片状阴影,易误诊为肺炎、肺结核、慢性嗜酸性粒细胞性肺炎、肺泡蛋白沉积症以及其他肺部弥漫性病变。
CT表现为囊实性肿块伴有卫星状小空泡征、支气管充气征,多分布在双肺下叶,增强CT呈轻-中度强化;PET-CT平均SUV为2.3 ±1.9。
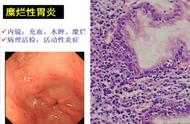
PPMA病理特征为癌组织呈界限不清的褐色或灰褐色、柔软、半透明似胶冻的瘤体组织,癌细胞分化程度高,恶性程度低,癌细胞分泌粘液在细胞内聚集将细胞核挤压到一侧呈新月形,分泌到细胞外形成粘液池。
PPMA免疫组化病理表现为CK20、CDX2和 HNF4α表达阳性,TTF-1和Napsin A表达缺乏。 PPMA发病率低,临床上较为罕见,临床症状和影像学不典型,诊断主要依靠病理学。由于分化程度高,恶性程度低,远处转移少见,主要为气道播散导致肺内转移,因此常表现为两肺多发,双肺下叶为主。原发灶完全切除病例的所有复发部位多仅限于肺部。
PPMA驱动基因突变率低,主要为ALK重排和KRAS突变,在KRAS野生病例中,存在其它靶向基因融合和突变,包括CD74-NRG1、VAMP2-NRG1、TRIM4-BRAF、TPM3-NTRK1和EML4-ALK基因融合以及ERBB2、BRAF和PIK3CA突变。
PPMA早期手术治疗预后较好,「肺炎型」患者治疗预后差,对驱动基因阴性者可选择免疫或化疗,驱动基因阳性者可选择靶向治疗。
专家介绍

张秋红
主治医师,博士在读。2003年起就读于西安交通大学临床医学(七年制),2010年毕业后留西安交通大学第二附属医院呼吸内科工作至今。任陕西省抗癌协会肿瘤个体化诊疗专业委员会委员、陕西省老年病学会呼吸学会委员。发表核心期刊论文数篇,主持陕西省重点研发计划社会发展领域项目一项。在带教工作中曾获优秀教师称号。在呼吸内科常见病如慢阻肺、哮喘、支气管扩张、肺炎、肺间质纤维化、胸腔积液等疾病诊治方面经验丰富,尤其擅长肺癌的诊治、疼痛规范化治疗、呼吸危重症患者的救治。熟练掌握胸腔穿刺置管闭式引流术、CT引导下经皮肺穿刺活检、内科胸腔镜、支气管镜等技术。

李维
西安交通大学第二附属医院呼吸与危重症医学科副主任医师,临床医学博士,任陕西省抗癌协会肿瘤个体化诊疗专业委员会委员、陕西省抗癌协会化疗专业委员会青年委员会委员、陕西省保健学会过敏性疾病防治专业委员会常委。熟练掌握呼吸内科常见病及多发病的诊治,尤其在肺部阴影、肺部结节的诊断和鉴别诊断及肺癌的治疗方面积累了一定的经验。熟练支气管镜检查、超声支气管镜检查、胸腔镜检查、CT引导下经皮肺穿刺术、支气管热成形术等呼吸科常用诊疗技术。主要研究方向为肺癌的早期诊断及治疗。